马上注册,结交更多好友,享用更多功能,让你轻松玩转社区。
您需要 登录 才可以下载或查看,没有账号?注册
×
概要
由于体积小,孤立性胆囊损伤在钝性腹部创伤中非常罕见。此外,它们受到周围肝脏、网膜和胸腔的良好保护。介绍了 47 岁男性进行性右胁痛的外伤性胆囊损伤病例。胆囊损伤是由于车祸后腹部钝性外伤引起的。患者有长期酗酒和滥用毒品史。该患者也是人类免疫缺陷病毒阳性,并且正在接受稳定的结核病治疗。超声和计算机断层扫描后诊断为胆囊挫伤伴壁内夹层。然而,患者拒绝手术,因此进行了超声引导下经皮经肝胆囊引流作为临时治疗。随后,成功进行了胆囊切除术。由于这种情况的罕见性及其带来的诊断挑战,已经对孤立的外伤性胆囊损伤进行了审查。
关键词:孤立性胆囊损伤,腹部钝伤,放射学检查结果
介绍
腹部钝性外伤导致的孤立性胆囊损伤通常难以在术前诊断,这是由于多种因素,例如非常罕见的病理学以及取决于损伤模式的可变和非特异性临床表现。许多病例通过超声 (US)、计算机断层扫描 (CT)、磁共振成像 (MRI)、腹膜抽吸、内镜逆行胰胆管造影 (ERCP)、闪烁显像和腹腔镜探查等方式进行早期诊断。检索相关英文文献,选择了 33 篇已发表的文章,其中 34 例胆囊损伤病例至少执行了上述一种诊断方法。在这些研究中,最突出的方法是增强 CT,作为早期发现胆囊损伤的一种敏感而有效的诊断工具。
案例报告
一名 47 岁男性于 23:00 因摩托车自行坠落事故而出现右上腹外伤。他没有接触过 COVID-19,因为当时越南的大流行得到了很好的控制,只有 61 例感染病例。
患者有长期饮酒和吸毒史。十年前,他被诊断出患有肺结核,并被发现对人类免疫缺陷病毒 (HIV) 呈阳性反应。患者出现逐渐加重的腹痛,于外伤后6小时因醉酒而入我院急诊科,主诉右上腹、下胸痛。他的生命体征,如心率、血压和体温均无异常。体格检查发现他有明显的右上腹压痛,腹胀,没有腹膜刺激征象。他的实验室检查结果显示红细胞计数减少 2.8 T/L(正常范围 4.3-5.7 T/L)和升高的白细胞计数 18.3 G/L(正常范围 3.5-10.5 G/L)。尽管 HIV 检测呈阳性,但在患者的文件中没有发现 HIV 免疫抑制的临床迹象。所有其他测试结果均在正常范围内。
胸片显示右上叶陈旧性肺结核纤维化改变。在标准腹部 X 光片上,没有肠穿孔或肠阻塞的迹象。然而,注意到右侧第 11 肋骨骨折和左肾鹿角形结石。紧急超声显示胆囊壁增厚,管腔内有血块和大量胆囊周围积液;没有肝损伤或腹腔内游离液体的迹象(图1A)。腹部CT显示管腔内有血,胆囊壁黏膜强化丧失连续性,提示壁内血肿无活动性出血。未见肝损伤或胆管扩张的迹象(图 1B、C、D)。患者拒绝手术,入院接受保守治疗。 2天后患者出现血便,持续数日。第 4 天,US 显示弥漫性壁内血肿,彩色多普勒显示缺乏血管,被胆囊周液包围,塌陷的管腔内有血液水平(图 1E 和 F)。住院11天后,腹痛缓解,患者出院。
孤立性钝性外伤性胆囊损伤患者的诊断影像学
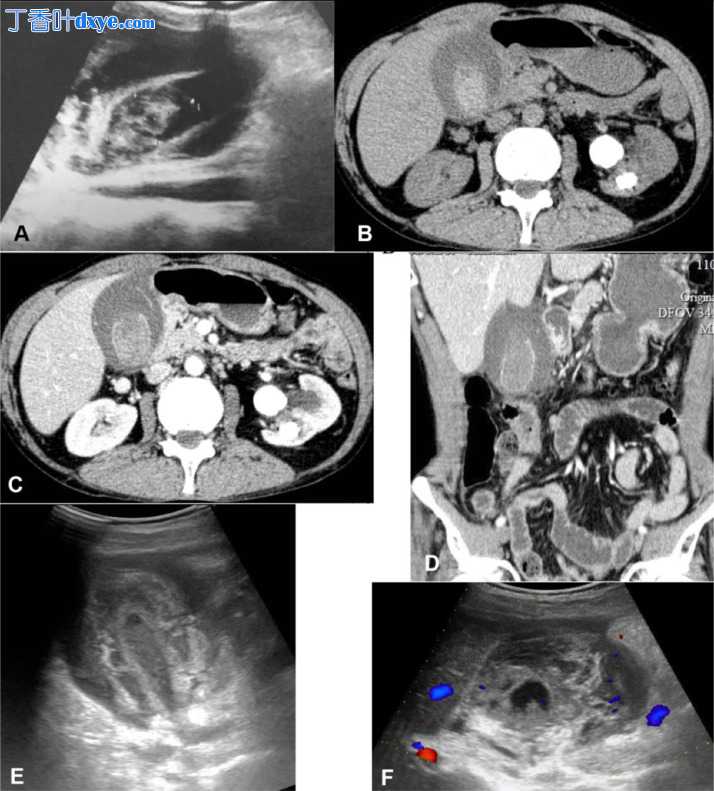
图 1
入院数小时后,胆囊超声 (US) (A) 显示管壁增厚、管腔内血凝块和胆囊周液异质性物质;计算机断层扫描 (CT) 证实在非增强 CT (B) 和腔内解剖中高密度的腔内血凝块与位于肝床上的增强黏膜壁不连续 (C 和 D)。入院后第 4 天,超声显示胆囊壁弥漫性增厚 (E) 和彩色多普勒 (F) 无血管,周围有 23 mm 厚的胆囊液和管腔内的回声血液水平。
第 17 天,患者出现右上腹疼痛加重并伴有恶心,轻度发热 37.4°C,腹部可触及肿块。 US 显示在塌陷的胆囊壁周围有一个扩大的胆囊周围液体肿块(图 2A)。增强 CT 显示在完全塌陷的胆囊黏膜周围有大量积液(图 2B 和 C)。进行了超声引导下经皮经肝胆囊引流,抽出 350 ml 没有血液的淡黄色液体,提示为胆汁液,经检测证实(图 2D)。由于拒绝手术,患者在 8 天后无症状出院,导管仍在原位。
孤立性钝性外伤性胆囊损伤患者的诊断影像学
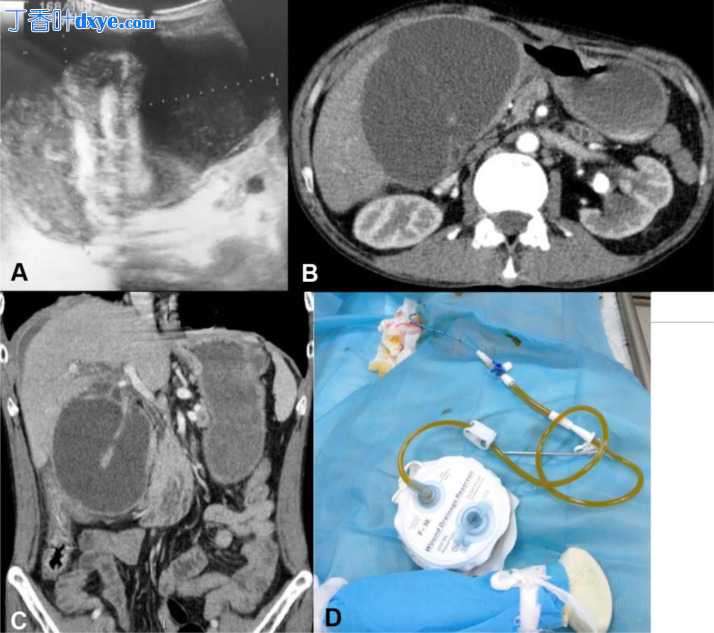
图 2
第 17 天进行的超声 (US) 显示弥漫性胆囊壁厚度被大量 9 × 10 × 12 cm (A) 的胆囊周液包围。腹部对比增强计算机断层扫描 (CT) 证实超声 (US) 发现和增强的胆囊壁、肝脏周围的游离液体和右侧结肠旁沟 (B 和 C)。进行了超声引导下经皮经肝胆囊引流,抽吸了约 350 ml 胆汁(D)。
第 48 天,临床和实验室检查结果均无异常,导管引流的液体很少,但仍有脓性。 US 显示胆囊区域为实性肿块,有萎缩迹象,导管尖端位于胆囊肿块中。胆囊几乎完全塌陷,黏膜壁不规则增厚,彩色多普勒显示血管分布增加(图 3A 和 B)。腹部没有游离液体。在解释了并发症的风险后,患者同意手术。腹腔镜检查发现一个 7 × 8 cm 的胆囊肿块,被网膜、横结肠、十二指肠包围,并与腹壁和肝壁粘连。发现胆囊肿块在打开时被黄色脓性液体浓缩(图 3C 和 D)。胆囊切除术是通过剖腹手术进行的,因为由于十二指肠粘连,胆囊管解剖很困难。术后打开胆囊时,胆囊黏膜被穿孔并与肝床分离。病理检查示壁厚5-8mm,慢性增生性炎症伴有坏死区。患者恢复顺利,术后第七天出院。
孤立性钝性外伤性胆囊损伤患者的诊断影像学
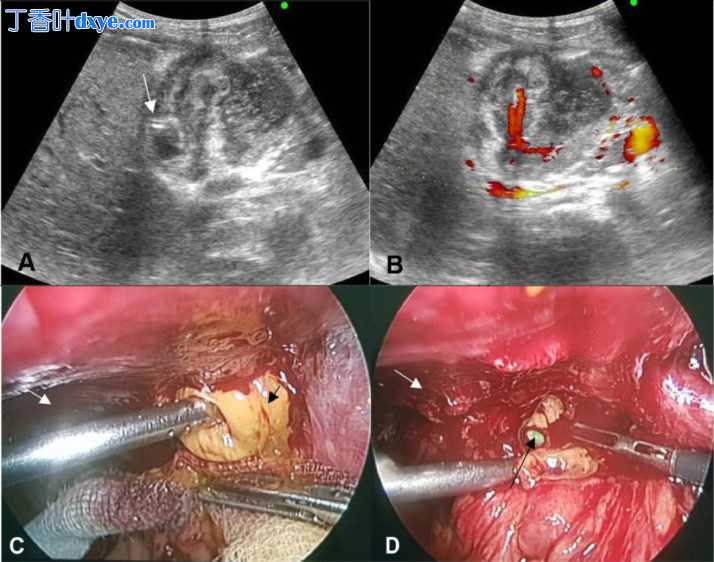
图 3
第 50 天进行的术前超声(US)显示管腔外引流(A),多普勒显示管壁增厚并有血管分布(B)。腹腔镜视图(C)呈现膨胀的深棕色壁块(白色箭头);墙壁的开口显示出浓缩的黄色脓性液体(黑色箭头)。在去除脓液 (D) 后,可以看到塌陷的胆囊 (白色箭头) 和导管引流 (黑色箭头)。
讨论
流行病学
胆囊损伤并不常见,大多数病例发生在穿透性创伤后,腹部钝性创伤手术中的发生率为 1.8%-2%。胆囊损伤通常与其他钝性外伤并发症有关,包括肝裂伤、十二指肠穿孔和脾裂伤;因此,它们可能会被忽视,并且通常只能在手术过程中检测到。由于其体积小并受到周围肝脏、网膜和胸腔的保护,孤立的胆囊损伤很少见。
诱发因素
大多数外伤性胆囊损伤是由机动车事故后的压缩力和剪切力引起的;其他原因包括跌倒、踢腿或腹部撞击造成的伤害。因此,大多数病例主要发生在男性身上。有几个因素使患者易发生腹部钝性外伤时的胆囊损伤。胆囊的长肠系膜及其通常较薄的壁更容易发生慢性发炎的厚壁胆囊,慢性胆囊炎中胆结石的流动性可能导致粘膜撕裂并伴有管腔内出血。外伤或长期酗酒时胆囊扩张会导致 Oddi 括约肌张力增加。此外,酒精中毒可能导致腹壁松弛,而进餐理论上会增加穿孔的可能性。胆囊置于僵硬、肝硬化的肝脏上,这似乎是一个危险因素。创伤机制是由于相对移动的胆囊由于从高处坠落而急剧减速。
胆囊损伤的分类
钝性胆囊损伤通常分为 3 种类型:挫伤、撕脱和撕裂/穿孔。挫伤导致壁内血肿,使得术前难以诊断并且可能在病理学上得到证实。如果胆囊动脉和胆管受到影响,胆囊撕脱损伤分为部分或完全脱离肝床或完全脱离。胆囊穿孔是最常见的并发症,可在外伤或外伤性胆囊挫伤进展后立即发生。此外,穿壁穿孔可以发生在墙壁的任何部位,但眼底似乎是最脆弱的区域,是应对直接打击的最薄弱点。
临床表现
临床表现非常模糊,伴有非特异性的右侧胁痛,范围可以从急腹症到缓慢进展的腹部症状。这可能导致创伤后几周的诊断延迟或手术延迟。当胆囊穿孔时,有/无血液的胆汁渗入腹膜腔,导致胆汁性腹膜炎,这使诊断变得困难并导致治疗延误。随后,被大网膜包裹的破裂胆囊与纤维蛋白粘连形成边界;因此,在肿块增大之前临床症状可能并不明显,引起隐痛和可触及的肿块,就像的患者一样。腹部钝性外伤后胆囊延迟破裂的患者也可能出现急性腹部和休克。根据失血量,由于胆囊壁撕裂或挫伤的腔内出血,可能会出现表现为黑便的轻度胆道出血,就像的患者一样。
射线照相结果
超声检查是评估的一线方法,可排除严重的腹内损伤。了解和了解与胆囊穿孔相关的超声检查结果对于早期诊断至关重要。这些发现包括胆囊内不均匀的高回声血液,胆囊壁边界不清或增厚,胆囊扩张或塌陷并伴有胆囊周围积液。尽管最初的 CT 扫描呈阴性,但经验丰富的检查者可能能够在 US 上检测胆囊穿孔,并在积水的厚壁胆囊中发现有管腔内回声肿块的迹象,并伴有不断变化的高回声液体收集。胆囊壁破裂伴反射性局灶性丧失可能代表穿孔。在超声上未显示胆囊应引起外伤性胆囊撕脱的怀疑。然而,也有胆囊未见异常的病例。
CT 已被证明是检测胆囊损伤的最有效诊断工具;它可能有助于检测胆囊和/或腹膜内血肿的自发密度。对比增强 CT 表现呈现出许多不同的特征并有助于术前诊断。活动性出血,例如胆囊腔内的腔内出血,对比剂从肝门区域渗漏到右髂窝。使用最大强度投影,可以看到胆囊壁胆囊动脉撕裂处的造影剂外渗。延迟期可用于区分胆囊内致密液体量增加的真出血进展与非外伤性胆囊损伤,后者在延迟图像上存在一定的液-液水平保持稳定。不连续的胆囊壁或塌陷的胆囊周围和腹腔积液通常表现为胆囊穿孔。与的患者一样,胆囊壁的壁内剥离以及随后的壁内和管腔内血肿可能是由扩张的胆囊挫伤发展而来的。胆囊的不可视化可能显示完全撕脱的胆囊。伴有胆囊周围、肝周围和游离液体的低度肝损伤可能掩盖胆囊破裂。有时,CT 只能描绘腹膜液,但可能无法识别来源。
MRI 很少用于腹部外伤;然而,从 CT 发现的胆囊穿孔中排除血肿可能是补充性的,同时它能够描绘穿孔胆囊壁的壁不连续性。此外,MRI 可以提示肝损伤病例中的非出血性游离液体,与亚急性期(2 天至数月)出血性液体的 T1W 和 T2W 增加相比,胆汁液信号 T1W 减少和 T2W 增加。
其他发现
实验室检查可能显示由于凝块形成和间歇性胆总管阻塞导致肝功能改变,并可能表现为轻度贫血。由于从腹膜吸收胆汁,胆红素升高很常见。
在胆囊穿孔的情况下,可以使用带/不带引导 US 的诊断性腹膜抽吸来确认胆汁的存在;然而,它是非特异性的,可能是由胆道系统、肝脏和上消化道的创伤引起的。这种方法可以帮助证实 CT 扫描的影像学发现,提示胆囊穿孔。
ERCP 可能不是作为诊断工具的首选。它定位了假定的胆道损伤的来源,在手术前会出现胆汁抽吸。 ERCP结果显示穿孔胆囊造影剂外渗,有助于确诊;然而,主要目的是为保守治疗临时放置胆管支架。
胆道同位素闪烁扫描是一种不常见的方式,在急诊科并不总是可用。胆囊破裂时可发现腹腔内胆汁自由渗漏,但其本身可能显示的信息不足,应结合CT表现。
诊断性腹腔镜检查可以在模棱两可的创伤病例中进行,以识别稳定患者的胆囊损伤,一旦确认,进行腹腔镜胆囊切除术。
管理
胆囊切除术是胆囊损伤的首选治疗方法。不推荐对胆囊损伤进行保守治疗,文献中也很少报道。它似乎对胆囊挫伤并伴有胆囊肌层轻微撕裂而导致胆囊内血肿的病例有效。然而,大多数挫伤病例将接受胆囊切除术,因为壁内血肿有穿孔的风险,由于血栓而导致梗阻的积水胆囊坏死进展。胆囊损伤的保守治疗可能是高风险手术候选者的选择,例如那些使用肝素治疗心房颤动和终末期酒精性肝硬化伴肝和呼吸衰竭引起的心室血栓的患者。在这些情况下,替代治疗通常是通过 ERCP 和外部腹膜引流临时放置胆管支架。已发表一例经胆道支架置入治疗的穿孔胆囊壁异常病例;但未提及原因,也没有后续信息。与的患者一样,使用超声引导下经皮胆囊经皮经肝引流的保守治疗可以推迟和支持胆囊切除术。
结论
一般来说,孤立性胆囊损伤非常罕见,术前诊断通常很困难,导致治疗延误。 临床体征表明,慢性酒精中毒、麻醉剂使用或醉酒患者的腹部钝性外伤急性减速并伴有进行性右侧胁痛。 US和CT是最适合确诊的影像学技术。 此外,根据具体情况,可辅以其他方法进行诊断,如腹膜抽吸和ERCP。 不推荐保守治疗,除非是轻微挫伤或非创伤性胆囊炎,或者患者的情况不允许手术。
参考资料:
1. Birn J., Jung M., Dearing M. Isolated gallbladder injury in a case of blunt abdominal trauma. J Radiol Case Rep. 2012;6:25–30.
2. Khan M.R., Begum S. Isolated gallbladder injury from blunt abdominal trauma: a rare co-incidence. J Pak Med Assoc. 2020;70(Suppl 1):S95–S98.
3. Sanford Z., Abdolmaali K., Robinson D., Denning D. Blunt trauma: an uncommon cause of common bile duct injury. Trauma Case Rep. 2015;1:44–48.
4. Tudyka V., Toebosch S., Zuidema W. Isolated gallbladder injury after blunt abdominal trauma: a case report and review. Eur J Trauma Emerg Surg. 2008;34:320.
5. Wittenberg A., Minotti AJ. CT diagnosis of traumatic gallbladder injury. AJR Am J Roentgenol. 2005;185:1573–1574.
6. Lin B.C., Chen R.J., Fang JF. Isolated blunt traumatic rupture of gallbladder. Eur J Surg. 2001;167:231–233.
7. Soderstrom C.A., Maekawa K., DuPriest R.W., Jr., Cowley R.A. Gallbladder injuries resulting from blunt abdominal trauma: an experience and review. Ann Surg. 1981;193:60–66.
8. Su H.Y., Wu M.C., Chuang SC. Isolated gallbladder rupture following blunt abdominal injury. Niger J Clin Pract. 2016;19:301–302.
9. Van Kerschaver O., De Witte B., Kint M., Vereecken L. An unusual case of blunt abdominal trauma: a bleeding and ruptured gall-bladder managed by laparoscopy. Acta Chir Belg. 2006;106:417–419.
10. Pavlidis T.E., Lalountas M.A., Psarras K., Symeonidis N.G., Tsitlakidis A., Pavlidis E.T. Isolated complete avulsion of the gallbladder (near traumatic cholecystectomy): a case report and review of the literature. J Med Case Rep. 2011;5:392.
11. Jaggard M.K., Johal N.S., Choudhry M. Blunt abdominal trauma resulting in gallbladder injury: a review with emphasis on pediatrics. J Trauma. 2011;70:1005–1010.
12. Kao E.Y., Desser T.S., Jeffrey RB. Sonographic diagnosis of traumatic gallbladder rupture. J Ultrasound Med. 2002;21:1295–1297.
13. Philipoff A.C., Lumsdaine W., Weber DG. Traumatic gallbladder rupture: a patient with multiple risk factors. BMJ Case Rep 2016. 2016
14. Akay H.O., Senturk S., Cigdem M.K., Bayrak A.H., Ozdemir E. Isolated traumatic gallbladder rupture: US findings and the role of repeat US in diagnosis. Pediatr Radiol. 2008;38:691–693.
15. Epstein M.G., Silva D.L., Elias N.C., Sica G.T., Favaro Mde L., Ribeiro J., MA Isolated rupture of the gallbladder following blunt abdominal trauma: case report. Einstein (Sao Paulo) 2013;11:227–228.
16. Kim H.H., Ryu S.H., Lee J.H., Kim Y.S., Moon JS. Delayed isolated gallbladder rupture after blunt abdominal trauma. Intern Med J. 2011;41:799–800.
17. Salzman S., Lutfi R., Fishman D., Doherty J., Merlotti G. Traumatic rupture of the gallbladder. J Trauma. 2006;61:454–456.
18. Kohler R., Millin R., Bonner B., Louw A. Laparoscopic treatment of an isolated gallbladder rupture following blunt abdominal trauma in a schoolboy rugby player. Br J Sports Med. 2002;36:378–379. discussion 379.
19. Egawa N., Ueda J., Hiraki M., Ide T., Inoue S., Sakamoto Y. Traumatic gallbladder rupture treated by laparoscopic cholecystectomy. Case Rep Gastroenterol. 2016;10:212–217.
20. De Raet J., Lamote J., Delvaux G. Isolated traumatic gallbladder rupture. Acta Chir Belg. 2010;110:370–375.
21. Wong Y.C., Wang L.J., Chen CJ. MRI of an isolated traumatic perforation of the gallbladder. J Comput Assist Tomogr. 2000;24:657–658.
22. Abdel-Gawad E.A., Maged I.M., Housseini A.M., Calland J.F., Bonatti H., Norton P.T. Computed tomography angiographic demonstration of traumatic rupture of the gallbladder with acute extravasation from a cystic artery branch in a trauma patient. J Trauma. 2011;70:262.
23. Kwan B.Y.M., Plantinga P., Ross I. Isolated traumatic rupture of the gallbladder. Radiol Case Rep. 2015;10:1029.
24. Baumgartner F.J., Barnett M.J., Velez M., Chiu LC. Traumatic disruption of the gallbladder evaluated by computerized tomography and magnetic resonance imaging. Br J Surg. 1988;75:386–387.
25. Chastain B.C., Seupaul RA. Traumatic gallbladder rupture. J Emerg Med. 2013;44:474–475.
26. Kumar R. Non-operative management of gallbladder perforation after blunt abdominal trauma. J Surg Tech Case Rep. 2013;5:45–47. |
|


