马上注册,结交更多好友,享用更多功能,让你轻松玩转社区。
您需要 登录 才可以下载或查看,没有账号?注册
×
概要
低位直肠癌的根治性切除是治疗方式的主要方法。对于低位直肠肿瘤,括约肌切除术(ISR)被认为是一种相对较新但有效的外科治疗方法。随着治疗方式的进步,过去接受过腹会阴切除术的患者可以用ISR治疗。此外,术前化放疗诱导肿瘤下行并促进肛门括约肌 - 保留手术。为了获得良好的肿瘤学结果,基于磁共振成像(MRI)的适当患者选择也很重要,因为MRI提供了关于肿瘤侵入程度和肛管结构的准确信息。最重要的是,基于分析解剖的细致手术技术是必不可少的。未来的研究应针对改善ISR后的功能结果。
缩略语
3D立体
APR腹会阴切除术
CAA 结肠肛门吻合术
CRM环周切缘
CRT化放疗
ISR括约肌切除术
MRI磁共振成像
TME全直肠系膜切除术
TRUS经直肠超声检查
uLAR超低位前切除术
17.1简介
直肠癌手术治疗的主要目标是在保持功能的同时实现肿瘤治愈。全直肠系膜切除术(TME)是直肠癌的标准外科手术。 TME的概念是通过尖锐的骨盆解剖完全切除直肠系膜来消除局部复发的潜在来源[1]。 TME已经发展到包括根据肿瘤距肛门边缘确定的足够的粘膜边缘定制去除直肠系膜[2]。然而,低位直肠癌的手术治疗仍然具有挑战性,特别是在肛门括约肌的保存方面。解剖学上,直肠系膜在直肠悬吊上方1-2厘米的距离处消失,只有直肠壁仍留在肛门裂孔中。因此,在低位直肠病变中,相邻结构的直接肿瘤侵入和正周向切除率(CRM)存在更大的风险。
1977年,Lyttle和Parks [3]在炎症性肠病的外科治疗中使用了“括约肌间切除术”这一术语,作者描述了通过括约肌平面解剖肛管和直肠。 1981年,Shafix [4]也描述了通过括约肌平面进行肛门直肠动员治疗良性和恶性直肠疾病的技术。 1982年,Parks和Percy [5]描述了一种用于低位直肠癌的超低位前切除术(uLAR)和一种结肠吻合术(CAA)。这种技术包括从尖端线上方分离粘膜,然后在肛管内进行手工缝合吻合术。随着技术的进步,双钉CAA也可以使用圆形缝合器在宽骨盆内进行。
1994年,Schiessel等人。 [6]描述了低直肠癌的ISR。基本概念是基于TME技术的直肠切除术和通过括约肌间平面解剖的扩展。这种技术涉及通过括约肌平面的肛门周围入路,部分或完全切除肛门内括约肌,以及通过手工缝合吻合术恢复肠道连续性。
传统上,肛门括约肌保留手术建议至少5 cm的远端切除边缘[7]。然而,许多报道已经确定,直肠肿瘤很少向远端扩散超过1-2厘米,并且直肠癌患者单独接受手术时肿瘤结果与2厘米远端边缘没有相关[8-11]。此外,最近的研究结果表明,当与多模式治疗相结合时,仅1 cm的较短远端边缘的肿瘤安全性[12]。
手术技术和多模式治疗的最新进展将导致过去经历腹部会阴切除术(APR)的患者保留括约肌的可能性。在这方面,Schiessel等人描述了括约肌间切除术(ISR)。 [6]作为肛门括约肌保留的最终手术技术,现在,ISR与术前化放疗(CRT)相结合,越来越多地用于低位直肠癌患者。在本章中,作者将讨论ISR和直肠肛管重建的手术适应症,手术技术及其肿瘤和功能结果。
对于低位直肠癌,可以考虑几种手术方案。没有ISR的uLAR和CAA包括完全切除至耻骨直肠环水平的直肠切除术,使用双吻合或手工缝合吻合术恢复肠连续性[13] 。除非肿瘤涉及外括约肌,否则可以考虑将ISR用于接近齿状线的低位直肠癌。 ISR手术包括通过在括约肌内平面剖析来部分或完全切除内括约肌[14-17]。切除后,使用手工缝合或吻合吻合术,使用端对端CAA,J形袋,结肠成形术或端侧CAA进行结肠重建。由于技术进步和更大的手术经验,可以在肿瘤侵入外括约肌或肛提肌的高度选择的患者中进行外括约肌或肛提肌的联合切除[18-22]。
17.2肛管正常解剖和ISR指征
肛管是消化道的最后部分,解剖肛管是指齿状线和肛门边缘之间的区域,长约2-3厘米。外科肛管指的是肛​​门环与肛门边缘之间的区域。它长约4-5厘米,女性较短。肛门直肠环指的是直肠进入pel-vic地板的位置。肛提肌形成骨盆(星号)。精囊(箭头)。 (c,d)肛门裂孔周围的左右侧向解剖。在直肠(箭头)和耻骨直肠肌的内侧(星号)之间确定括约肌平面(箭头)内部括约肌的长度在CAA中为1.3mm,在部分ISR中为11.5mm,在小计中为17.1mm ISR,总ISR为21.3 mm,APR样本为28.4 mm。近年来,在选定的病例[18-20,22]中描述了ISR与深部或浅表肛门外括约肌的切除相结合。
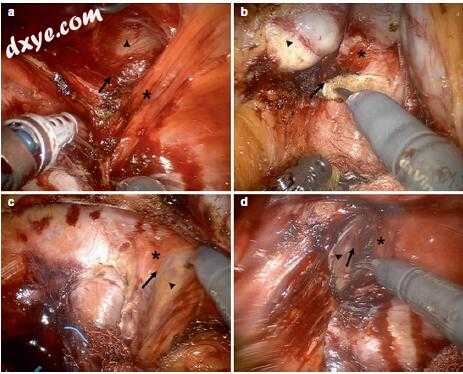
图17.1括约肌切除术的基本外科解剖学。通过机器人三维视觉进行手术骨盆解剖。 (a)通过直肠(箭头)和耻骨直肠肌(星号)之间的括约肌间平面(箭头)进行后部解剖。 (b)Denonvilliers筋膜后面的前外科手术平面(箭头)
17.2.2适应症
ISR手术主要适用于肛管内低位直肠肿瘤患者,肿瘤内括约肌[16,38-55]。如果肿瘤位于耻骨直肠肌的水平并且涉及肛门外括约肌或肛提肌,则APR仍然是外科治疗的金标准。然而,在一些特定病例中,已经探索了更广泛的切除技术,包括提肌切除术和外括约肌切除术,以保护肛门括约肌[18-20,22]。
当肿瘤在T1-T3阶段移动时,可以预期良好的手术结果,限制在直肠周长的50%以下,以及中度分化良好的腺癌,当患者具有良好的性能状态时,东部合作肿瘤学组得分为0-2,且肛门功能良好。
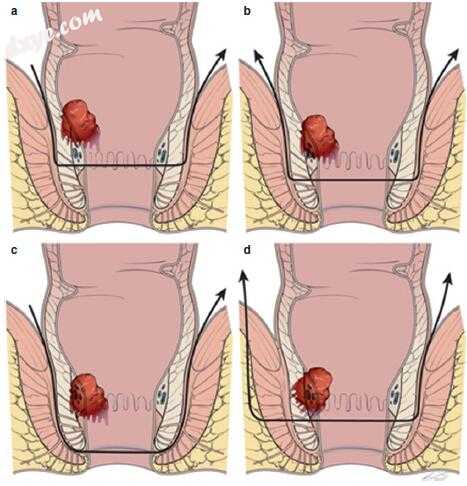
图17.2括约肌间切除术(ISR)的类型。 (a)部分ISR。 (b)次ISR。 (c)全ISR。 (d)在特定病例中切除深部或浅表肛门外括约肌的组合中的ISR [18-20,22]
局部晚期直肠癌的标准治疗现在包括术前CRT,然后进行根治性切除[56,57]。术前CRT可减少肿瘤体积,增加保留括约肌手术的可能性。事实上,大部分接受CRT的患者可以实现保留括约肌的手术[58]。术前CRT与4-31%的病理完全缓解率相关,这在复发和生存方面都是良好的肿瘤学结果[59](图17.3)。
17.2.3基线图像研究
术前分期检查包括直肠指检,经直肠超声检查(TRUS),结肠镜检查,腹腔镜下计算机断层扫描,盆腔磁共振成像(MRI)和正电子发射断层扫描。对于体积庞大和/或系留肿瘤的患者,术前CRT被认为是TRUS和骨盆MRI确定处于临床阶段T3-T4或者是否检测到临床上阳性的淋巴结转移。
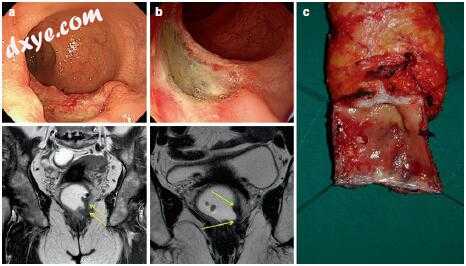
图17.3 64岁女性低位直肠癌患者的术前化放疗(CRT)和括约肌切除术(ISR)。 (a)在术前CRT之前,直肠肿瘤位于肛门边缘3厘米处,预处理磁共振成像(MRI)显示T2加权冠状图像上的肛门内括约肌受累的肿瘤侵犯。 (b)术前CRT后,根据治疗后结肠镜检查和MRI,降低主要肿瘤浸润深度。 T2加权冠状图像显示治疗后纤维化,信号强度降低。 (c)ISR后的手术标本。术前MRI的可疑侵犯被纤维化取代。最终病理报告证实4毫米无肿瘤周缘
17.2.3.1经直肠超声检查(TRUS)
当确定T1或T2疾病时TRUS很有用,因为高频声探针具有更高的分辨率[60]。 Katsura等人。 [61]报道T1和T2疾病的阳性预测值分别为96.2%和85.7%。近年来,三维(3-D)超声已经变得流行[62]。 360°旋转超声换能器具有更高的频率(6-16 MHz),并且该系统具有自动图像重建功能。多平面的图像可以与3- d TRUS而获得,并提供更全面的信息相对于肿瘤浸润深度和ADJA美分结构[63]之间的关系。
17.2.3.2骨盆MRI
骨盆MRI广泛用于术前直肠癌的区域分期,以确定直肠壁浸润的深度,淋巴结转移的存在和CRM的参与。冠状和轴向MRI平面显示肛门括约肌或肛提肌是否与低位直肠癌有关,这种低位直肠癌非常接近肛提肌水平周围的肛门环[64,65]。使用MRI评估低位直肠癌的肿瘤浸润深度非常重要。 T1定义为局限于粘膜和粘膜下层的肿瘤,T2定义为局限于固有肌层的肿瘤,T3定义为穿透直肠壁并涉及直肠系膜脂肪的肿瘤。 T4定义为涉及内脏腹膜(T4a)或邻近组织(T4b)的肿瘤,包括前列腺,阴道,骶骨和骨盆侧壁的肿瘤。在解释位于提肌上方或下方的肿瘤侵入深度时应谨慎行事。肛门外括约肌的肿瘤侵犯被介入T3期,提肌的肿瘤侵犯被解释为T4阶段[66-68]。为了使MRI报告标准化,MERCURY组认为,当肿瘤的最低边缘位于耻骨直肠肌上缘或下方时,确定低位直肠癌[68,69]。
17.3 结肠重建技术
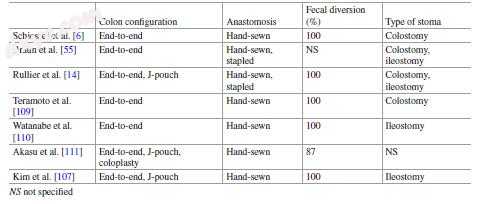
迄今为止,已经描述了几种用于在切除术后进行结肠重建的方法(表17.1)。就结肠癌的形状而言,目前的结肠重建方案包括直接CAA(端对端),J-pouch重建,结肠成形术和侧对端吻合术,以及任何一只手 - 执行缝合或标准吻合术。当进行吻合吻合术时,将10-15mm的远端残余外胚层结合到圆形吻合器中。此外,肛门外括约肌可能会陷入肛门内,并且盆腔应足够宽以便产生吻合器。因此,手工缝合吻合术是次或全ISR之后的金标准。手工缝合的吻合具有外科医生容易,简单和熟悉的优点。此外,它可以在狭窄和深的骨盆中方便地进行。
自Parks和Percy首次描述[5]以来,直接(端对端)吻合术一直是CAA最常用的方法。在他们的研究中,70名患者中有69名患者是完全大陆(n = 39)或者他们只有轻微的肠功能障碍(n = 30),并且只有一名患者失禁。肠功能障碍的主要症状是频率和排便不规律。前切除综合征是指广泛的排便习惯变化,包括不规则排便,大便失禁或排便困难,低位前切除术。据报道,接受过低位前切除的患者中,前切除综合征的发生率约为30%,受影响的个体的生活质量可能受损[70,71]。储存能力的降低被认为是前切除综合征的一个原因;因此,设计了一个结肠袋以增加新生儿的储存能力[72,73]。
结肠袋是手术构建的直肠内储库。通常使用J形袋,因为它简单且易于构造。 Lazorthes等。 [72]观察到结肠J-袋增加了最大容量并减少了排便频率。在他们的研究中,60%的小袋患者和33%没有小袋的患者在第一年每天产生一到两次大便。 1年后,86%的小袋患者和33%的没有小袋的患者每天进行一次或两次排便。 Parc等。 [73]评估了31例患有J-pouches的患者的功能结果,他们发现没有尿失禁,平均排便次数为每天1.1次;然而,25%的患者最后需要灌肠才能排便。
表17.1结肠重建方法
关于小袋的最佳长度,乙状结肠的使用和长期功能结果的使用,J-袋仍存在一些争议。 J-袋的长度从5厘米[74],6厘米[72],7厘米[75],8厘米[73],9厘米[76],10厘米[74]到12厘米不等[ 72。然而,长时间的小袋会出现排便功能障碍,包括无法撤离笨重的大便,里急后重,或需要定期灌肠[72,73,75-80];因此,长度减少到5-6厘米。的确,Ho等人。 [81]证明,5厘米长的小J型袋可以很好地保持液体粪便,现在推荐使用6-8厘米长的小袋。
使用乙状结肠来制造J-p囊是另一个问题。传统上,使用了乙状结肠和降结肠;然而,已经提出了与使用乙状结肠相关的缺点,这些缺点包括憩室病,体积大的肠道和运动性问题。 Seow-Choen [82]认为乙状结肠有助于疏散功能障碍,因为在使用乙状结肠产生小袋的患者中有25%观察到排便困难[83],但这些困难在患有小袋的患者中未见使用降结肠创建[79,84]。
尚不清楚J-pouches对肠功能的有益作用是否能长期维持[85,86]。由于直肠血管容积的增加,括约肌功能的改善,直肠抑制反射的恢复以及直肠感觉的改善[87,88],即使在直接CAA后,排便功能也会随时间而改善。 Ho等人。 [89]观察到袋装患者在6个月时大便次数和尿失禁的发生率较低,但手术后2年仍未获得益处。同时,哈里斯等人。 [90]证实,手术后5 - 9年,与直接CAA患者相比,J-pouches患者的Kirwan节制评分,排空困难以及与排便相关的紧迫性有更好的长期结果。
结肠J-pouch如下所述创建。降结肠的两个环使用线性吻合器以“J”构型吻合。适当的小袋长度为5-8厘米,并且线性缝合器可以插入J形袋的最上部或最下部。仔细检查肠输卵管造口部位是否有沿着钉线的任何出血,并且在任何出血部位施加血压静脉缝合线。然后,进行手工缝合或吻合吻合术。
结肠成形术是指通过纵向切口产生的结肠储库,其具有横向闭合,使用类似于Heineke-Mikulicz幽门成形术的方法。 Z'graggen等。 [91,92]最初在猪模型中描述了这种技术,而Fazio等人。 [93,94]将其应用于低位结肠直肠或肛门吻合术。用于结肠成形术的储存器是通过沿着抗肠系膜侧的绦虫的纵向切口(长度为8-10cm)制成的。结肠切口在结肠远端4-6cm处停止,使用可吸收缝线横向闭合结肠造口术,然后用预先准备好的储库进行吻合或手工缝合吻合术。 Remzi等人。 [95]证明,与直吻合组相比,整形组具有较少的夜间排便,每天较少的排便,较少的聚集,以及较少的止泻剂使用。当结肠J-pouch在技术上很困难时,Coloplasty现在被认为是一种很好的替代技术。
1950年对结直肠吻合术进行了端对端吻合术,其理论优势包括技术简便,血液供应和较大的吻合口[96]。 Huber等。 [97]比较结肠袋与低位前切除后的端对端吻合。在袋和侧端吻合组中,3个月时的每日干扰频率分别为2.2和5.4,而在6个月时则为每天2.3和3.1。研究人员指出,侧对端吻合术显示出令人满意的长期功能,并且在术后即刻可见与结肠袋相关的主要益处。马查多等人。 [98]观察到结肠J-pouch和侧对端吻合术在低位前切除后2年具有相当的功能结果。
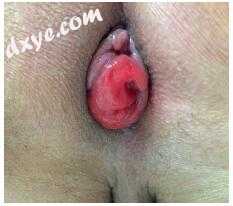
图17.4括约肌切除术后术后粘膜脱垂
在考虑结肠重建时,直接(端到端)CAA是一种简单,简单,方便的重建方法,在ISR之后是优选的。虽然进行J-pouch结构以改善排便功能,但并不总是可行,特别是对于骨盆狭窄或体积庞大的患者。因此,外科医生应该谨慎选择最佳的肛门重建技术。虽然J-pouch可能是首选CAA而不是端对端CAA,但是coloplasty或侧对端CAA也可以作为第二选择。
值得一提的是其他一些技巧。使用受照射的乙状结肠可能导致吻合口狭窄或漏出[99]。 Kim等人。 [100]建议在提肌和肛门直肠残端之间手工缝合可以改善术后排便功能。 Yamada等人。 [41]报道,20例接受全部ISR的患者中有4例出现了直肠系膜术后粘膜脱垂,后来所有4例患者均进行了粘膜切除术。在我看来,多余的近端结肠可能是脱垂的来源,并且原发结肠的适当长度恰好在耻骨联合之外(图17.4)。此外,在近端结肠和提肌肌间固定缝合线可以防止脱垂。
17.4外括约肌或肛提肌的综合切除术
除了ISR之外,还在文献中描述了更广泛的切除术(图17.5)。 2002年,Fucini等人。 [22]描述了对于低T4直肠癌的提肌肌肉的切除和内括约肌和外括约肌的部分及其神经支配的保留。 Shirouzu等人。 [18]描述了切除耻骨直肠肌,深部和浅表的外括约肌,以及内括约肌,同时保留皮下外括约肌。 Cong等人。 [20]描述了肛门直肠和括约肌的部分纵切除术。该技术涉及APR中发生的单侧移除括约肌复合体。 Alasari等。 [19]描述了通过移除肛提肌和深部外括约肌来通过椎间隙平面切除半肛提肌。所有这些新技术都需要在肿瘤学安全性和功能结果方面进行详细检查。转移造口是通过环形横切结肠造口术或回肠造口术后ISR与CAA用于直肠癌创建的。尽管转移造口并不能防止吻合口漏,但使用转移环造口可以减少交感神经吻合口漏[2,101];因此,ISR后谨慎考虑粪便转移。
17.5基本操作技术细节
手术程序包括三个基本步骤,即第一次腹部手术,第二次肛周手术和第三次腹部手术。
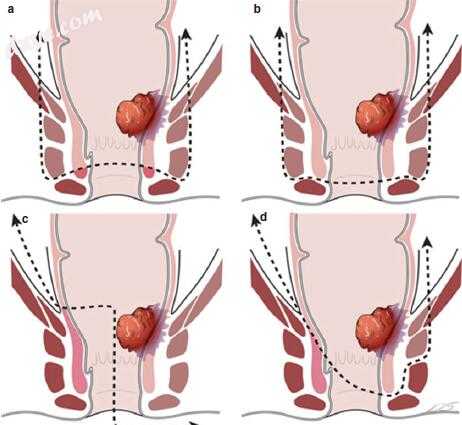
图17.5外肛门括约肌切除术和提肌切除术。 (a)切除提肌,内部和外部肛门括约肌,同时保留内外括约肌的远端部分及其对于低T4直肠癌的内在性,由Fucini等人描述。 [22]。 (b)切除耻骨直肠肌,深部和浅表外括约肌以及内括约肌,同时保留由Shirouzu等人描述的皮下外括约肌。 [18]。 (c)Cong等人描述的肛门直肠和括约肌的部分纵向切除术。 [20]。该技术涉及单侧切除所有括约肌复合体,例如腹会阴切除术。 (d)通过去除Alasari等人描述的肛提肌和深部外括约肌,通过括约肌间切除半肛提肌。 [19]
 
17.5.1腹部手术
1.患者位置和皮肤切口
患者被置于碎石术 - 头低脚高位置,腿由Lloyd-Davies镫支撑。 ISR手术的剖腹术从中线腹部皮肤切口开始。腹部暴露后,小肠由肠袋保护,机械自保持牵开器放置在适当位置。
2.结扎肠系膜下动脉
在骶骨岬的水平处切口。腹膜切口沿直肠肠系膜的右侧延伸,并且暴露无血管平面。下肠系膜血管的蒂可视化,结肠肠系膜与直肠下固定筋膜和下腹下神经分开。在主动脉分叉处周围小心保留上腹下神经丛,下腹主动脉在腹主动脉根源处结扎,肠系膜下动脉的淋巴结从上腹下腹神经上方清除主动脉。下肠系膜静脉在胰腺下方分开。老年患者或有可疑血液供应的患者可能是肠系膜下动脉低关节的候选者。
3.通过内侧到外侧或侧面到内侧入路的下行和乙状结肠操作
在下行结肠和乙状结肠的操作期间,评估和保留输尿管和性腺血管的位置。
4.脾曲操作
常规地操作结肠的脾曲以获得足够长度的结肠吻合。结扎胰腺下缘正下方的下肠静脉后,肠系膜和Gerota筋膜之间的无血管腹膜后间隙,包括肾周脂肪,被开发出来。横向结肠系膜的松散附着物与胰腺的下边缘分开,并进入较小的囊。解剖左侧paracolic沟,并确定之前解剖的Toldt筋膜的腹膜后平面。覆盖跨腔结肠的大网膜被分开进入较小的囊,此时就会遇到先前的手术平面。最后,释放任何疏松的结缔组织以完成结肠动员,并且结肠肠系膜的内侧部分被小心地分开,避免对边缘动脉的任何损伤。
5.全直肠系膜切除术
沿着顶骨盆腔筋膜继续进行骨盆解剖,使下腹神经在主动脉上保持完整。在骨盆解剖期间,包裹直肠系膜的适当直肠筋膜应保持完整。自主神经骨盆神经丛也得以保留。将直肠切除至骨盆横膈膜的肛门裂孔。后直肠切除术沿着内脏骨盆筋膜平面在逆行直肠血管腔内进行。在骶前筋膜和适当的直肠筋膜之间的S4水平处遇到直肠骶筋膜或Waldeyer筋膜。直肠骶骨筋膜的分割使外科医生能够达到尾骨的水平。前额直肠夹层包括鉴定Denonvilliers的男性筋膜。
执行保留自主神经的技术以保持术后性和排尿功能。在切除直肠前部的Denonvilliers筋膜期间进行U形切口是非常重要的,以避免伤害泌尿生殖神经血管束。在女性中,应仔细解剖直肠和阴道壁。在前部和后部解剖后操作直肠的外侧部分,同时避免直肠的过度牵引。评估并保存骨盆神经丛和出现的骶神经[24]。神经损伤的三个共同点是上腹下神经丛,下腹下神经丛和盆神经丛。
6.通过括约肌间平面解剖肛管
耻骨直肠肌悬带横向暴露,并且肛管韧带在肛管的后侧分开。在耻骨直肠肌和肛门壁之间确定了括约肌间的空间。解剖继续通过耻骨直肠肌和肛管内肛门外括约肌的深部。
17.5.2经肛门手术
1.评估肿瘤下缘和远端切除边缘。
将Lone Star牵开器(Lone Star Medical Products,Inc.,Houston,TX,USA)应用于肛门,并使用聚维酮碘和盐水的溶液进行大量直肠冲洗。然后,在齿状线下方注射0.25%布比卡因与肾上腺素混合。评估较低的肿瘤边缘,并尽可能获得至少1-2cm长的周切除边缘。
2.确定哪种类型的ISR(部分,次或全)是合适的,并在远端边缘周围进行周向切割。进行直肠指检以识别括约肌间沟,并进行周围切口(图17.6)。切开的远端直肠用可吸收的缝合线封闭,以防止腔内内容物的污染。
3.完全操作直肠至肛提肌水平。
后部解剖开始于部分ISR病例的齿状线水平,在齿状线和间质沟之间用于次ISR病例,或在整个ISR病例的括约肌间沟。横向和前部解剖继续穿过括约肌间平面。在进行进一步的周向切除之前,用缝合线封闭远端复位以防止粪便污染。进一步的后部和侧部解剖继续,并且最终解剖前列腺或阴道的前部附着。直肠壁和内括约肌在沿着通过腹部方法形成的手术平面的耻骨直肠肌悬带上方被清楚地切开。在肛门直肠环的水平使用烧灼释放肌肉直肠壁,并使用食指确认完全操作。
样本通过经肛门拉动 - 通过腹部途径传递。
标本可以通过肛门或通过腹部伤口递送。对于体积较大的直肠系膜或狭窄骨盆的患者,很难通过肛门输送标本。然后用足够的近端边缘横切样本。
5. 结肠重建。
选择重建类型(J-袋,端对端,侧对端或结肠成形)和方法(手工缝制或吻合)。脾曲操作有利于确保获得足够的结肠长度。应避免吻合张力。当袋子被输送到盆腔时,不应扭曲结肠系膜。将准备好的近端结肠向下拉过肛门。不必要的结肠附属物,即epiploicae附属物,被修剪用于吻合术。对于手工缝合的动脉瘤,使用可吸收的3-0缝线以中断的方式进行CAA。吻合术位于括约肌间沟的水平,而不是齿状线。每根缝合线应包括外括约肌或内括约肌,以提供吻合肌力(图17.7)。然后将近端结肠与肛门粘膜或外括约肌吻合。对于双钉技术,在anoderm周围制作手动荷包缝合线以便于使用圆形缝合器。与手工缝合吻合相比,吻合技术快速且技术上方便。然而,正如先前所述,在次ISR或全ISR病例中难以进行吻合吻合术。
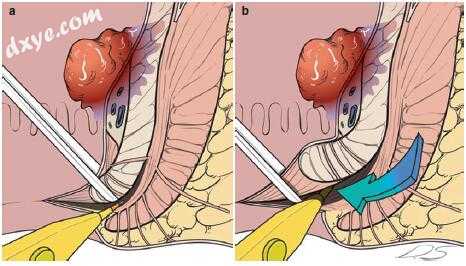
图17.6括约肌切除术(ISR)的肛周手术。 (a)评估肿瘤的下边缘,并选择适当类型的ISR(部分,次或全)。进行直肠指检以识别括约肌间沟,并在齿状线下方注射0.25%布比卡因与肾上腺素混合。 (b)沿括约肌间沟进行周围切口
17.5.3腹部手术
1.在腹壁闭合前放置盆腔和结肠引流管。
2.使用回肠末端在右下腹区域制作临时保护性造口。转移回肠造口术在2个月后或计划的辅助化疗完成时关闭。
17.5.4微创手术
17.5.4.1腹腔镜方法
腹腔镜方法的操作原理与通过剖腹手术的ISR相同。将患者置于碎石 - 头低脚高位置,并在12毫米汞柱建立二氧化碳气腹后定位五个套管针。使用开放技术将一个带有11毫米套管针的摄像头端口放置在肚脐中,一个12毫米端口放置在左下象限区域,一个12毫米端口放置在右下象限区域,两个5 -mm端口位​​于左上象限区域和右上象限区域。然后依次进行下部中肠动脉的高或低结扎,脾曲操作,全直肠系膜切除和括约肌间切除。在肛周手术后,将样本通过肛门或通过小切口手术切开。以与通过剖腹手术用于ISR的方式相同的方式进行结肠重建。
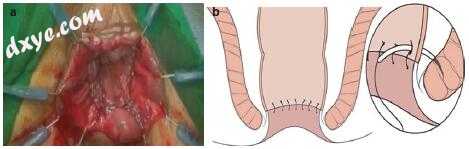
图17.7手工缝合的肛门吻合术。 (a)Lone Star牵开器(Lone Star Medical Products,Inc.,Houston,TX,USA)适用于肛门。手工缝合吻合术的端对端结肠重建是通过可吸收的方式进行的3-0缝合间断。 (b)吻合术位于括约肌沟的水平,而不是齿状线。每根缝合线应结合外括约肌或内括约肌,以提供吻合强度
17.5.4.2机器人方法
人们越来越关注达芬奇手术系统(Intuitive Surgical,Sunnyvale,CA,USA),并且机器人系统已被用于各种手术领域,包括泌尿科,妇科和胃肠手术。与传统的腹腔镜手术系统相比,机器人手术系统提供了手术部位的三维视图,震颤过滤和更符合人体工程学的仪器[102]。骨盆手术可以受益于机器人系统的优势,事实上,机器人前列腺手术已迅速成为标准的微创方法。
作者评估了机器人(n = 47)和腹腔镜(n = 37)uLAR与CAA后的结果[103]。两组患者的人口统计和手术数据无显著差异,但与腹腔镜手术组相比,机器人手术组转为开放手术的比率较低(2.1%)(16.2%,p = 0.02) 。此外,机器人手术组(9天)的平均住院时间短于腹腔镜手术组(11天)。没有发生术后死亡。
对于具有CAA的机器人辅助ISR,在对接机器人系统之前首先执行肛周方法[13]。肛周解剖在手术开始时进行。注射布比卡因后,解剖开始于括约肌间沟。从括约肌间沟到下直肠进行细致的解剖。缝合切开的直肠后,将纱布装入肛管以在机器人手术过程中保持气腹。
然后开始机器人手术,并且手术原则包括肠系膜下血管的高或低关系以及常规的脾曲操作。接下来,进行全中直肠切除术。机械臂提供稳固且稳定的前部和侧部牵引力。使用具有endosuture装置的棉带进行直肠回缩。使用机器人EndoWrist®仪器进行解剖学骨盆解剖。重要的是不要伤害神经血管束。在完成全直肠系膜切除术后,进一步解剖继续到骨盆底。当在耻骨直肠肌吊带处看到先前包装的纱布时,完成骨盆解剖。直肠的肌肉壁在耻骨直肠肌的水平上分开,这由机器人手臂促进。在使用CAA进行ISR时,通过骨盆底进行安全细致的切除对于肿瘤学安全至关重要,这可以通过机器人人体工学仪器和放大的3-D视图轻松实现,即使在狭窄的范围内也是如此。盆腔。标本通过肛门或通过额外的迷你剖腹手术伤口传递。当患者有大块的结肠或中直肠时应该小心,因为很难通过肛门途径拉动标本。在解开机器人手臂之后,进行结肠重建。
最近,Kim等人。 [104]描述了具有完整腹部方法的ISR技术。他们指出,机器人方法有助于直肠和腹部周围骨盆底肌肉组织之间胚胎的括约肌间平面的可视化。
17.6短期和长期结果
17.6.1发病率和死亡率
直肠癌的TME与显著的术后发病率和死亡率相关。据报道,伤口感染率为7%,吻合口漏率为11%,术后死亡率为2%[105]。据报道,与ISR相关的总体发病率为4.8-65%,吻合口漏率为5.1-25.8%,吻合口狭窄率为3-15.8%,死亡率为0-5%[106]。
17.6.2肿瘤学结果
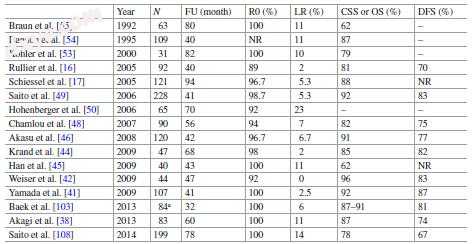
Schiessel等人。 [6]报道局部复发率为10%,无病生存率为83.2%。 Rullier等。 [16]报道局部复发率为2%,无病生存率为70%。 Saito等人。 [49]分析了几家日本机构的数据,并报告局部复发率为5.8%,总体无病生存率分别为91.9%和83.2%。
Portier等。 [47]比较了平均随访66.8个月的无ISR(n = 105)和CAA与ISR(n = 173)的CAA之间的结果。没有ISR的CAA(6.7%)和CAA与ISR(10.6%)组之间的5年局部复发率没有差异。此外,没有ISR的CAA(80%)和CAA与ISR(86.1%)组之间的5年总生存率没有差异。
Weiser等。 [42]比较了三种手术技术的结果,即CAA,ISR和APR,对于低位直肠癌,他们确定局部复发率为2%(2/28),0%(0/44), CAA,ISR和APR组分别为9%(6/63)。 CAA,ISR和APR组的5年无复发生存率分别为85%,83%和47%,以及CAA,ISR和APR组的5年疾病特异性存活率分别为97%,96%和59%。他们得出结论,括约肌保嘱与低位直肠癌的术前CRT相结合并不会影响肿瘤学结果。此外,Saito等人。 [43]比较了ISR和APR之间的肿瘤学结果。他们发现ISR和APR组的局部复发率分别为10.6%(14/132)和15.7%(11/70); ISR和APR组的5年局部无复发生存率分别为83%和80%; ISR和APR组的5年无病生存率分别为69%和63%。他们还发现,ISR和APR组的5年总体生存率分别为80%和61.5%。 Saito等人。 [43]建议ISR是一种肿瘤学上可接受的外科手术方法,与非常低直肠癌的APR相比(表17.2)。
表17.2肿瘤学结果
17.6.3功能结果
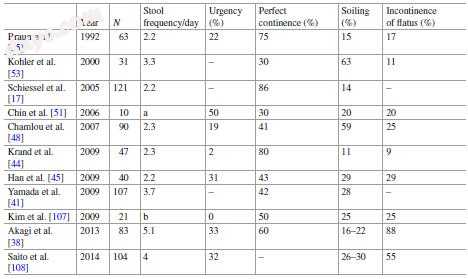
功能性结果,例如排便,是低直肠癌ISR后的重要临床结果指标。作者回顾了文献,发现平均大便频率每天从2.2到5.1次变化,并且2-50%的患者注意到尿急。完全控制在30-80%,粪便污染在11-63%,并且在9-88%的患者中观察到尿失禁[6,38,41,44,45,48,51,53, 55,107,108]。 Saito等人。 [49]使用Wexner评分评估了110名患者的功能结果,并且在24个月的随访期后平均评分为7.8。使用Kirwan分类,在36名患者中观察到完美的节制,在32名患者中观察到肠胃失禁,在25名患者中观察到偶然的轻微污染,并且在7名患者中观察到频繁的主要污染。没有患者需要结肠造口术治疗大便失禁。在同一组[108]最近的一项研究中,单独手术和手术加术前CRT组的5年中位Wexner评分分别为8和10。术后功能不良的风险因素是男性和术前CRT的使用(表17.3)。
表17.3功能结果
结论
ISR是一种安全有效的低位直肠癌手术技术。现在,过去患有APR的患者可以用ISR治疗。此外,术前CRT诱导肿瘤下降并促进肛门括约肌保留手术。为了获得良好的肿瘤学结果,基于MRI的适当的患者选择是重要的,因为MRI提供关于肿瘤侵入程度和肛管结构的准确信息。最重要的是,基于解剖学解剖的细致手术技术是必不可少的。机器人技术的最新发展提供了增强的手术视图和人体工学仪器;因此,可以进行有效牵引的精细解剖。未来的调查应针对改善ISR后的功能结果。
参考:Surgical Treatment of Colorectal Cancer Asian Perspectives on Optimization and Standardization |


